Le moustique tigre est le principal responsable de la transmission du virus Chikungunya, dont la dernière épidémie en France, sur l'île de La Réunion en 2005, a révélé toute la dangerosité. En 2010, 20 nouveaux cas ont été identifiés à nouveau à La Réunion.
Le Chikungunya fait désormais partie d'un plan national de surveillance. Découvrez dans cet article tout ce qu'il y a à connaitre de cette maladie.

Moustique tigre portant le Chikungunya
Le Chikingunya est-il mortel ?
Le Chikungunya chez les adultes peut avoir divers degrés de dangerosité : de bénin à aiguë.
La mortalité globale est de 0,1 %, résultant de l’association du Chikungunya et d’autres pathologies, notamment chez des sujets âgés. Le Chikungunya mortel n’étant pas en soi une cause du décès.
Chez les femmes enceintes, la contamination intra-utérine au fœtus se fait dans 10 % des cas. Ce qui a des conséquences neurologiques graves chez le nouveau-né.
Le syndrome de Guillain-Barré
Le syndrome de Guillain-Barré est une maladie auto-immune inflammatoire du système nerveux périphérique, déclenchée notamment par les arbovirus comme le Chikungunya.
Il se manifeste brutalement par une paralysie et des troubles sensitifs. Avec la disparition de la polio, il est aujourd’hui au premier rang mondial des urgences neurologiques.
80 % des personnes atteintes récupèrent leurs capacités au bout de 6 à 12 mois. 5 % ont des séquelles lourdes et définitives sur la motricité. Le taux de mortalité varie de 10 à 15 %.
Est-ce une maladie répandue ?
Le Chikungunya est très dangereux, mais pour autant on ne croise pas l'infection à tous les coins de rue.
Actif - Peu fréquent mais à surveiller
Nombre de cas déclarés
Le taux de cas déclarés et le pourcentage de fatalités est une donnée importante à connaître sur le Chikungunya.
< 50 000 cas par an
De quand date la dernière épidemie de Chikingunya ?
Si le Chikungunya a fait officiellement son apparition dans les années 1950, c'est pourtant dans les années 2000 qu'il a fait le plus parler de lui !
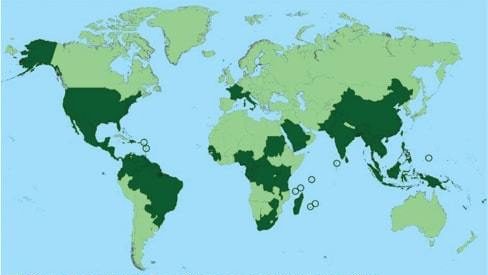
Les zones dans le monde
Point sur les zones à risque et carte de la répartition du Chikungunya dans le monde.
Signification du mot Chikungunya
Le dialecte local de Tanzanie, lors de la première épidémie connue de Chikungunya, lui a donné son nom :
« maladie de l’homme qui se recourbe et se tord ».
Ce qui décrit l’un des principaux symptômes de la maladie : d’intenses douleurs articulaires aux jointures, qui obligent parfois certains malades à rester en position fœtale.


Retours sur quelques dates marquantes de la maladie :
La Nouvelle-Calédonie, les Caraïbes et la Polynésie française sont à leur tour concernées depuis 2014, avec plus de 1,4 million de cas.
Le virus s’exporte ensuite aux États-Unis, et au Canada, qui rejoignent la liste des pays du Chikungunya.
Les îles du Pacifique sont gagnées par le virus Chikungunya en 2014 puis le Sénégal et l’Inde.
Exemple de campagne de prévention sur le Chikungunya

À noter qu’un virus parent du Chikungunya, le virus O’Nyong Nyong, sévit en Afrique subsaharienne.
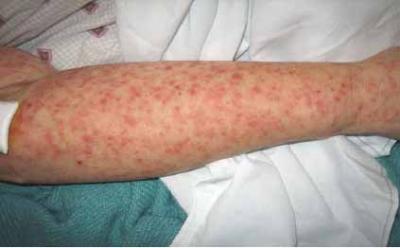
Les symptômes du Chikungunya
Rien ne vaut jamais le diagnostic professionnel et éclairé du médecin, mais en cas de doute, voici les signes qui doivent vous alerter.
Dengue, Zika, Chikungunya : quelles différences ?

La sérologie du Chikungunya confirme l’infection à arbovirus. Le virus peut être isolé à partir du sang au cours des premiers jours de l’infection.
Cet examen s’avère parfois indispensable pour confirmer les cas suspects et différencier la maladie Chikungunya des virus de la Dengue ou du Zika (les signes cliniques étant sensiblement les mêmes).
Un mauvais diagnostic peut avoir de graves conséquences sur la prise en charge du patient.
Comment soigner le Chikungunya ?
Soyons tout à fait raisonnables : il n'existe aucun "remède de grand mère" pour soigner une maladie aussi grave que le Chikungunya. En passer par une prise en charge médicale est indispensable.
1. Traitement symptômatique
Il n’existe à ce jour pas de thérapeutique spécifique contre le chikungunya. Seuls les symptômes sont traités, par antalgiques et anti-inflammatoires.
Certains médicaments, comme l’aspirine, sont à éviter. Seul un médecin pourra prescrire le traitement adapté et confirmer le diagnostic.
Pour les formes les plus graves, le traitement requiert une hospitalisation en réanimation, des perfusions de réhydratation, une ventilation mécanique, parfois une dialyse et une perfusion sanguine ou une transplantation hépatique.
2. Traitement naturel du Chikungunya
MISE EN GARDE
Aucun traitement thérapeutique chimique ou naturel n’existe à ce jour contre le Chikungunya.
Les essais de traitements naturels se sont non seulement montrés inefficaces, ils ont par ailleurs entraîné dans certains cas des complications sévères, voire mortelles, pour les patients qui ont tenté de se soigner avec les ressources locales à leur disposition. Cela n'a fait qu'aggraver leur situation hépatique.
Seules l’acupuncture et la cryothérapie peuvent avoir un effet apaisant sur les douleurs articulaires.
3. Vaccin

Le vaccin contre le Chikungunya fait l’objet de nombreuses recherches dans le monde entier, en particulier depuis 2005, ou la dangerosité du virus s’est révélée.
En France, l’Institut Pasteur consacre une douzaine d’équipes à cette recherche et à la recherche sur le moustique tigre.
Un autre programme scientifique travaille sur un dérivé du vaccin contre la rougeole, modifié génétiquement (et trop faible pour déclencher une réaction immunitaire), qui pourrait exprimer un antigène au Chikungunya. Des tests sur les humains ont confirmé la bonne tolérance du vaccin. Qui aurait un double emploi, à la fois contre la rougeole et contre le Chikungunya. La troisième phase de test devrait débuter prochainement.
La musique dubstep contre le Chikungunya ?
Une récente étude menée par plusieurs universités asiatiques a montré que l'environnement sonore était crucial pour la reproduction et la survie du moustique Aedes.
Cette étude a exposé le moustique tigre à deux types d’environnements, avec ou sans musique. L’environnement avec musique étant de l'électro-dubstep (en raison du mélange de fréquences très basses et très élevées).
Exposées à la musique, les femelles moustiques tigres ont été distraites et se sont moins nourries. La reproduction des moustiques a par ailleurs été significativement ralentie. Le dubstep a donc réduit les attaques, l’alimentation en sang et la reproduction du moustique Aedes.
Information à prendre sous réserves...
Que devez-vous savoir sur le virus ?
Le Chikungunya est-il sexuellement transmissible ?
Non. Il faut un vecteur pour la contamination (le moustique).
Le virus n’est pas transmissible par contact sexuel ni par échange de salive.
Les seuls cas, rarissimes, dans lesquels une transmission entre êtres humains a été reportée sont la transmission sanguine et la greffe d’organes de porteurs contaminés, et la transmission intra-utérine de la mère à son fœtus.
Si on a contracté le Chikingunya, est-on immunisé par la suite ?
Oui. Une personne qui a contracté le virus et qui est guérie est réputée immunisée, pour plusieurs années (pas à vie). Toutefois il n’est pas exclu que le virus mute avec le temps et les zones géographiques, et il faut rester prudent sur cette immunité supposée.
Par ailleurs, même une fois guéris, et plusieurs mois et/ou années plus tard, il est possible que des symptômes chroniques récurrents réapparaissent.
Les femmes enceintes sont-elles plus susceptibles d’attraper le Chikungunya ?
Non. Toute population en contact avec des moustiques porteurs du virus est susceptible d’être contaminée si elle est piquée.
Les personnes dites sensibles ne sont pas davantage susceptibles d’être piquées. Toutefois le virus peut chez ces personnes avoir des effets plus graves, des symptômes plus sévères voir un risque de mortalité.
Il est déconseillé à ces personnes, particulièrement aux femmes enceintes, de voyager dans les zones à risque si cela peut être évité.
Quels sont les moyens pour se protéger contre le Chikungunya ?
La prévention individuelle contre les piqûres de moustiques :
Y a-t-il un risque de Chikungunya en France métropolitaine ?
Sur le territoire de France métropolitaine, 17 départements présenteraient en 2019 les conditions propices à l’émergence du Chikungunya : présence de Aedes albopictus et Aedes aegypti.
3 cas autochtones se sont avérés en 2021. Les autorités de santé surveillent activement le territoire.
Les territoires et départements français d’outre-mer affichent quant à eux un taux de risque élevé, en particulier La Réunion et les Antilles.
Le chikungunya est sur la liste des maladies à déclaration obligatoire depuis janvier 2005.
Site de surveillance du moustique tigre,
pour déclarer la présence de Aedes Albopictus près de chez vous.
Site de l’ARS, Santé Publique France,
pour déclaration obligatoire des cas de Chikungunya par le médecin traitant.

Rappel : le site anti-moustique.net s'efforce de donner les meilleurs informations possibles sur des sujets médicaux. Cependant nous ne donnons pas de conseils médicaux. Un professionnel de santé est mieux à même de vous fournir un avis médical. Pour plus d’informations voir nos CGU.
Pour aller plus loin